Todas las temáticas
Infección de bajo grado secundario a un montaje híbrido cervical para el tratamiento de hernia discal con mielopatía compresiva asociada
Autores
Cruz Miranda, Daniel
Álvarez Garzón, Juan Camilo
González Coronel, Janina Simone
Centros de trabajo
Neuwerk Krankenhaus, Mönchengladbach. Alemania
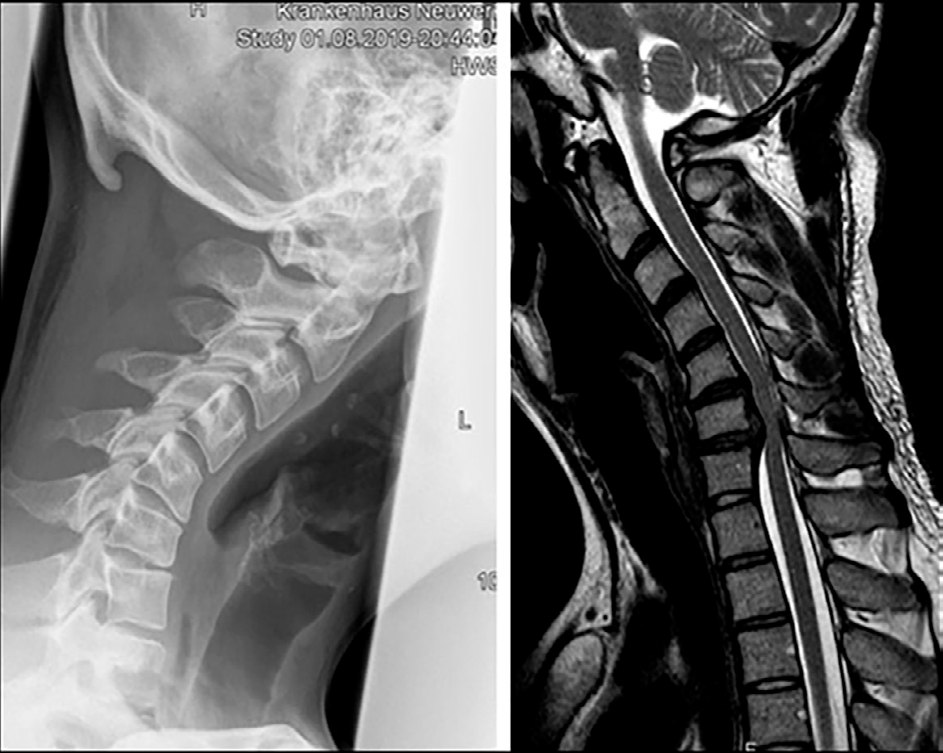
Paciente masculino de 25 años, intervenido en agosto del 2019 por hernia discal a nivel C5-6 y C6-7 mediante un montaje híbrido (prótesis cervical M6, Orthofix C5-6 y fusión anterior con caja y placa C6-7). En controles postoperatorios refirió dolor residual persistente, sin hallazgos significativos en pruebas de imagen.
Valorado en urgencias en junio del 2024 por dolor cervical persistente con irradiación al brazo izquierdo. No refería trauma reciente, fiebre ni signos de inflamación local. Es ingresado para la realización de pruebas complementarias y esclarecimiento diagnóstico.
Sin signos de inflamación local, cicatriz sin alteraciones, sin dolor paravertebral. Fuerza y reflejos en miembros superiores conservados, hipoestesia en dermatoma C7 izquierdo.
- Hemograma: leucocitosis 10970, PCR 0.8.
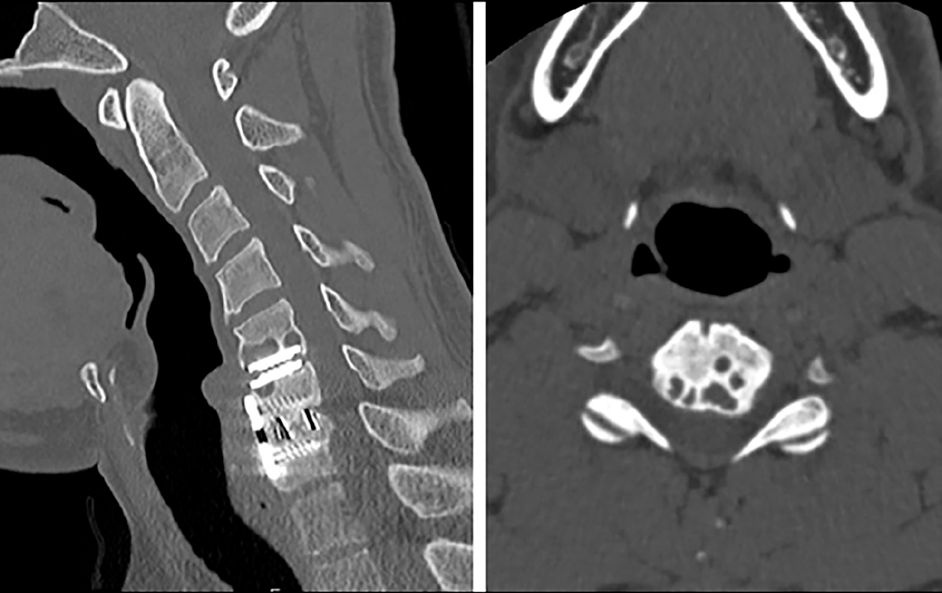
- RM y TAC columna cervical: osteolisis periprotésica en el platillo inferior de C5. Sin signos inflamatorios, ni aflojamiento de la prótesis.
Osteolisis periprotésica a nivel C5-C6 secundario a infección de bajo grado.
Manejo antibiótico:
- Vancomicina intravenosa por 14 días.
- Amoxicilina oral durante 43 días.
- Rifampicina oral durante 43 días.
Manejo Quirúrgico:
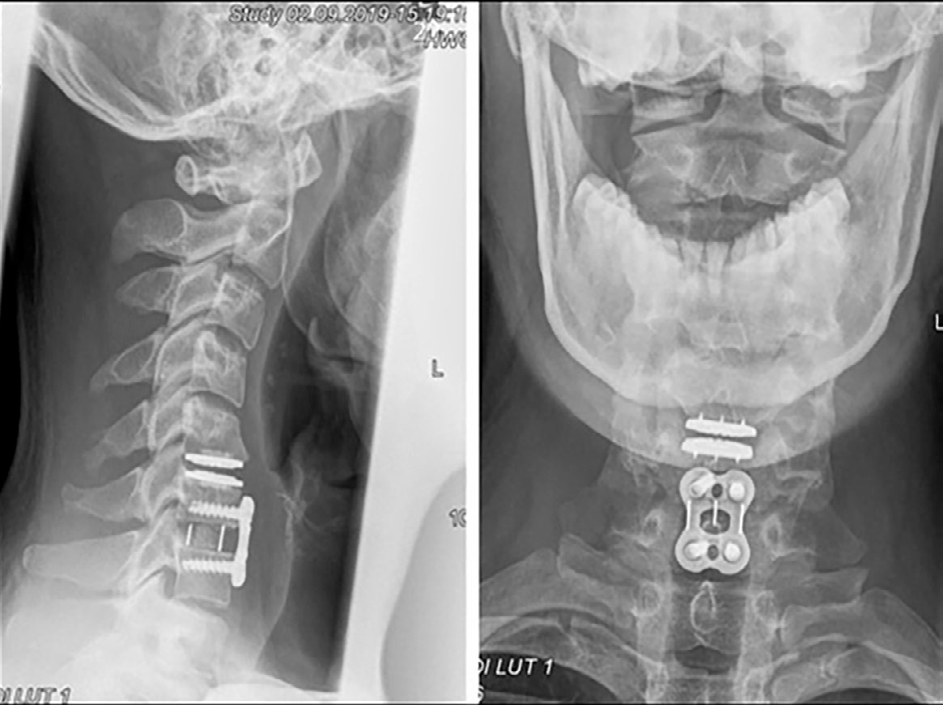
- Retiro de la prótesis y de la placa anterior.
- Corpectomía parcial de C5.
- Implantación de caja intersomática C5-C6.
- Fusión y estabilización anterior con placa C5-C7.
- Biopsia de tejido óseo a nivel C5: propionibacterium acnes multisensible.
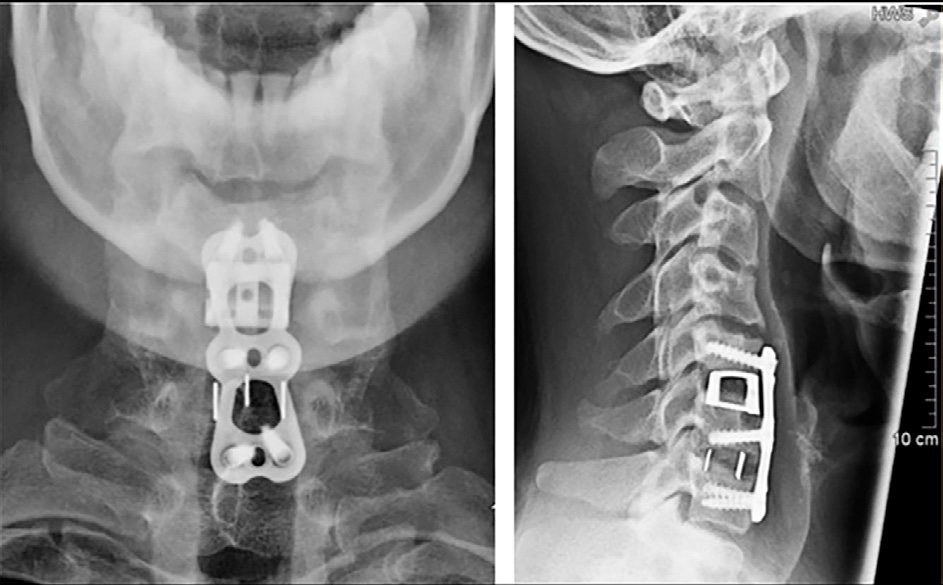
La evaluación postoperatoria evidenció:
- Parámetros inflamatorios normales.
- Control radiológico satisfactorio.
- Alta hospitalaria a los 14 días de la cirugía.
- Control ambulatorio a los cinco meses correcto.
Las ventajas de la artroplastia cervical son, entre otras, la baja incidencia de enfermedad de disco adyacente y de reintervenciones (1). La tasa de complicaciones ronda el 1.5% (2).
Dentro de estas, las más frecuentes son: calcificación heterotópica, dislocación y osteolisis (3).
Dentro de las causas de osteolisis las más frecuentes son: proceso inmunitario local, compromiso vascular, desplazamiento secundario e infecciones (10).
Una proporción sustancial de los casos de osteolisis suelen ser asintomáticos (8 al 63%) (4). La presencia de sintomatología se asocia a casos severos de destrucción ósea (alrededor del 4% de los casos) (5, 6, 7).
Según la literatura, esta suele presentarse de forma temprana (<1 año) siendo infrecuente su aparición posterior (5, 7, 8). En presencia de osteolisis, debe tenerse en cuenta siempre el diagnóstico de infección de bajo grado, porque modificará el tratamiento.
El Propionibacterium acnes se ha descrito como un agente etiológico frecuentemente asociado al aflojamiento protésico y a la infección de bajo grado (9).
- Shin JJ, Kim KR, Son DW, Shin DA, Yi S, Kim KN, et al. Cervical disc arthroplasty: What we know in 2020 and a literature review. Journal of Orthopaedic Surgery. 2021 Sep; 29: 230949902110069.
- Skovrlj B, Lee DH, Caridi JM, et al. Reoperations following cervical disc replacement. Asian Spine J 2015; 9: 471-482.
- Häckel S, Gaff J, Moreica Pabbruwe, Celenza A, Kern M, Taylor P, et al. Heterotopic ossification, osteolysis and implant failure following cervical total disc replacement with the M6-CTM artificial disc. European spine journal. 2024 Feb 16; 33(3): 1292-9.
- Joaquim AF, Lee NJ, Lehman RA, Tumialán LM, Riew KD. Osteolysis after cervical disc arthroplasty. European Spine Journal. 2020 Aug 31; 29(11): 2723-33.
- Kieser DC, Cawley DT, Fujishiro T et al (2018) Risk factors for anterior bone loss in cervical disc arthroplasty. J Neurosurg Spine 29(2): 123-129.
- Kieser DC, Cawley DT, Fujishiro T et al (2019) Anterior bone loss in cervical disc arthroplasty. Asian Spine J 13(1): 13-21.
- Chen TY, Chen WH, Tzeng CY et al (2020) Anterior bone loss after cervical Bryan disc arthroplasty: insight into the biomechanics following total disc replacement. Spine J 20(8): 1211-1218.
- Kim SH, Chung YS, Ropper AE et al (2015) Bone loss of the superior adjacent vertebral body immediately posterior to the anterior flange of Bryan cervical disc. Eur Spine J 24(12): 2872-2879.
- Hsu JE, Bumgarner RE, Matsen FA 3rd (2016) Propionibacterium in shoulder arthroplasty: what we think we know today. J Bone Joint Surg Am 98(7): 597-606.
- Tumialán LM, Gluf WM (2011) Progressive vertebral body osteolysis after cervical disc arthroplasty. Spine (Phila Pa 1976) 36(14): E973-E978.