Todas las temáticas
Estenosis degenerativa de canal lumbar: una causa infrecuente de síndrome de cola de caballo
Autores
García Cruz, Guillermo
Martí Rizo, Jaime
Centros de trabajo
Complejo Asistencial de Segovia, Segovia. España
Mujer de 85 años con antecedentes de dislipemia, estenosis de canal lumbar crónica tratada con opioides mayores y en tratamiento antiagregante, acude a urgencias por déficit motor en extremidades inferiores de 48 horas de evolución. Presenta dolor, disminución de fuerza más pronunciada en el miembro inferior derecho, hipoestesia y pérdidas de orina recientes. No fiebre ni clínica constitucional.
El examen físico revela pérdida motora completa en tobillo y hallux derechos (0/5) y fuerza parcialmente conservada (4/5) en el resto de grupos musculares.
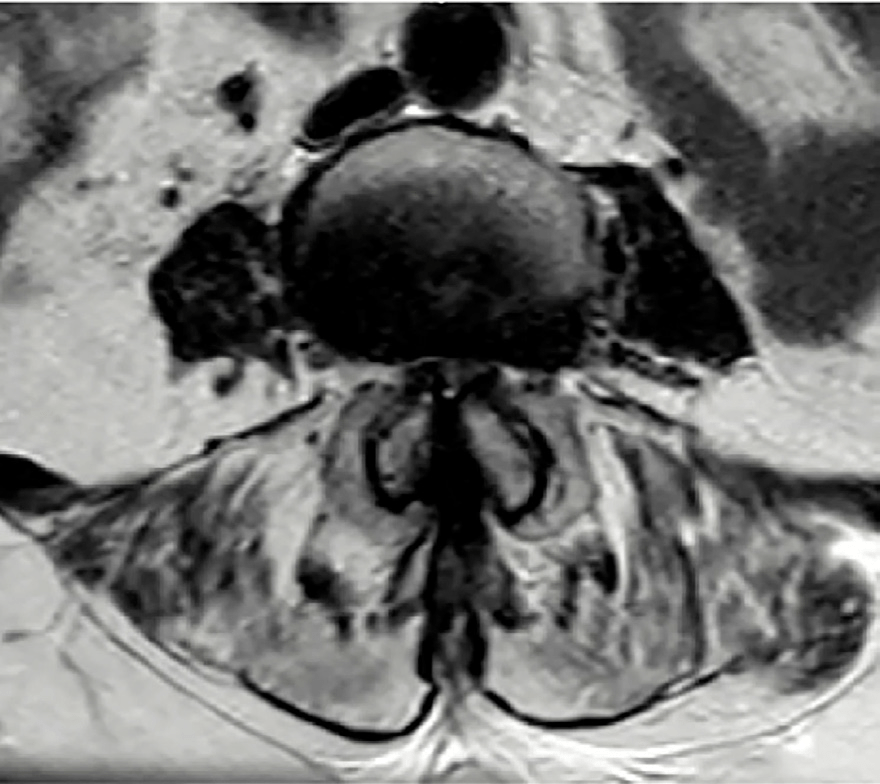
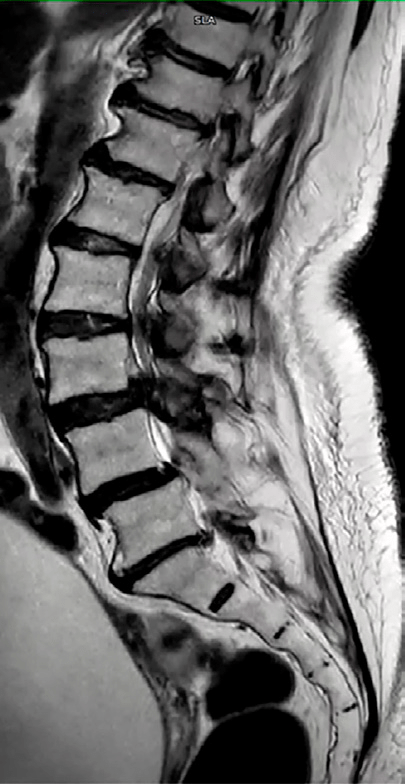
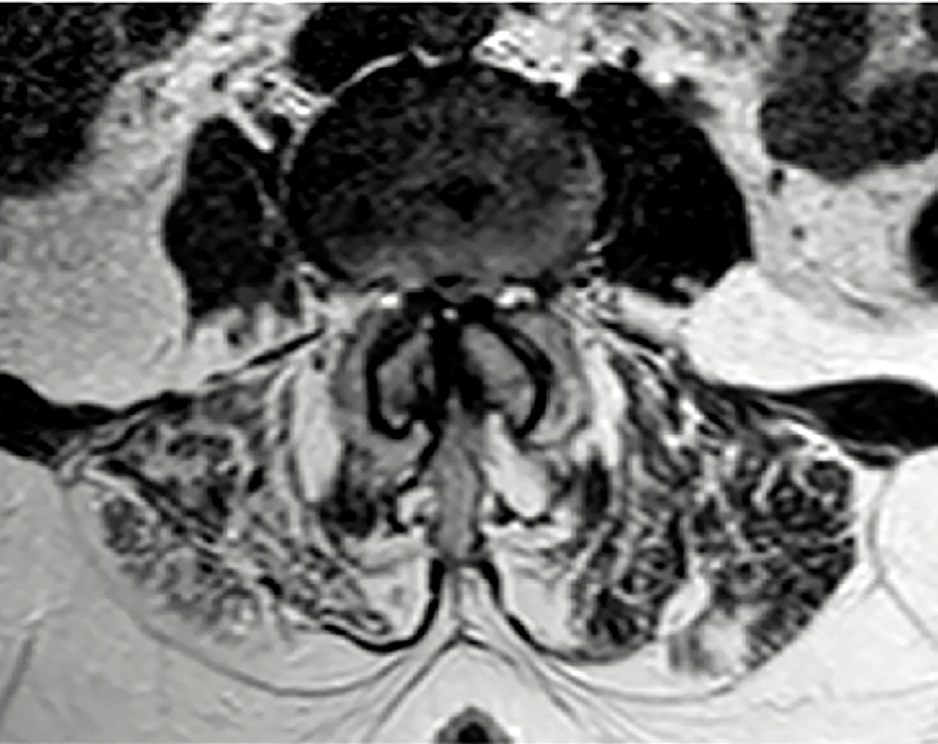
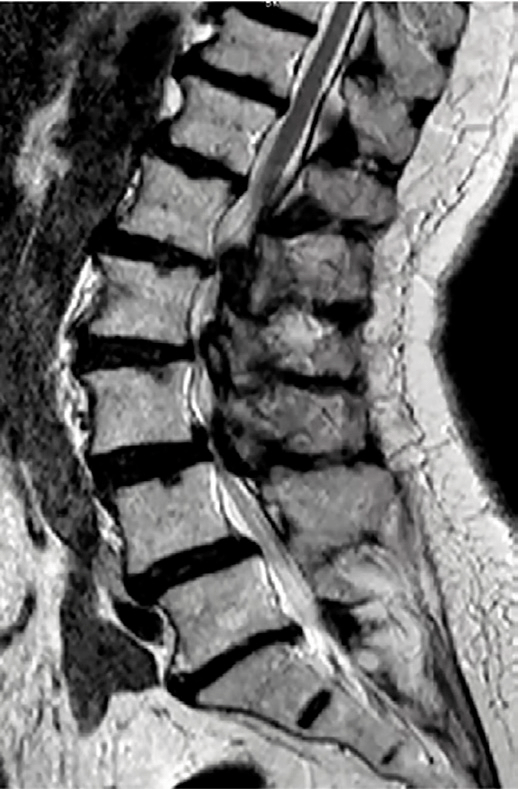
A su llegada se realiza una TC que muestra anterolistesis L3-L4 y L4-L5 y retrolistesis L5-S1, mientras que la RMN (Figs. 1 y 2) confirma una estenosis de canal severa en niveles L2-L3 y L3-L4, similar a estudios previos (Figs. 3 y 4)
Se sospecha síndrome de cola de caballo subagudo secundario a la estenosis crónica. Inicialmente, debido al alto riesgo quirúrgico, se opta por tratamiento conservador con analgesia, corticoterapia y vigilancia hospitalaria.
No obstante, tras ocho días, la paciente empeora con incontinencia fecal y progresión del déficit sensitivo, lo que lleva a realizar una laminectomía completa de L3-L4 y descompresión central de L2-L5.
Tras la cirugía, permanece hospitalizada para rehabilitación inicial. Aunque progresa a bipedestación asistida con ortesis antiequino y andador, persiste el déficit motor y sensitivo en pie y tobillo derechos (0/5), además de la incontinencia urinaria y fecal. Se decide continuar tratamiento rehabilitador en residencia. Un año después, se moviliza en silla de ruedas, realiza transferencias asistidas y ha recuperado parcialmente el control anal, pero el déficit motor distal persiste sin mejoría electromiográfica, lo que justifica el alta de consultas.
El síndrome de cola de caballo se produce por la compresión simultánea de raíces medulares inferiores. Se manifiesta con dolor lumbar, déficits sensitivo-motores en extremidades inferiores y disfunción esfinteriana. Su causa más común es la hernia discal masiva, aunque también puede ser secundaria a neoplasias, traumatismos o estenosis degenerativa. Esta última es menos frecuente debido a la lenta progresión de los síntomas. El diagnóstico temprano es esencial para un mejor pronóstico, ya que el tratamiento requiere descompresión quirúrgica urgente. La presencia de disfunción vesical previa a la cirugía se asocia con peores resultados postoperatorios.
En este caso, la dificultad radica en el equilibrio entre el riesgo quirúrgico elevado, la clínica vesical establecida y la falta de traducción de la clínica en la imagen radiológica, destacando la importancia de la valoración clínica en estos pacientes.
- Rider LS, Marra EM. Cauda Equina and Conus Medullaris Syndromes. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 [citado 27 de noviembre de 2024]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK537200/.
- Orendácová J, Cízková D, Kafka J, Lukácová N, Marsala M, Sulla I, et al. Cauda equina syndrome. Prog Neurobiol. agosto de 2001; 64(6): 613-37.
- Kuris EO, McDonald CL, Palumbo MA, Daniels AH. Evaluation and Management of Cauda Equina Syndrome. Am J Med. diciembre de 2021; 134(12): 1483-9.
- Storm PB, Chou D, Tamargo RJ. Lumbar spinal stenosis, cauda equina syndrome, and multiple lumbosacral radiculopathies. Phys Med Rehabil Clin N Am. agosto de 2002; 13(3): 713-33, ix.
- Mehra AA, Koohian BA, Yeung BG. Delay in Diagnosis of Cauda Equina Syndrome with a Malfunctioning Spinal Cord Stimulator. Pain Med. 20 de abril de 2021; 22(4): 1002-4.
- Long B, Koyfman A, Gottlieb M. Evaluation and management of cauda equina syndrome in the emergency department. Am J Emerg Med. enero de 2020; 38(1): 143-8.